17 мая отмечается Всемирный день борьбы с артериальной гипертонией, организованный Всемирной лигой по борьбе с гипертонией и Международным обществом гипертонии. Этот день направлен на привлечение внимания к одному из самых распространенных заболеваний сердечно-сосудистой
системы и информирование населения о важности регулярного измерения артериального давления, соблюдения правильного рациона питания, ведения активного образа жизни и отказа от вредных привычек.
Артериальная гипертония (АГ) — это хроническое заболевание, при котором давление крови в артериях постоянно превышает нормальные показатели, создавая дополнительную нагрузку на сердце и сосуды. Согласно данным Всемирной организации здравоохранения (ВОЗ), гипертония диагностируется при устойчивом уровне артериального давления выше 140/90 мм рт. ст. Это состояние является одним из ведущих факторов риска развития сердечно-сосудистых заболеваний, инсульта и инфаркта миокарда, что значительно повышает смертность во всем мире.
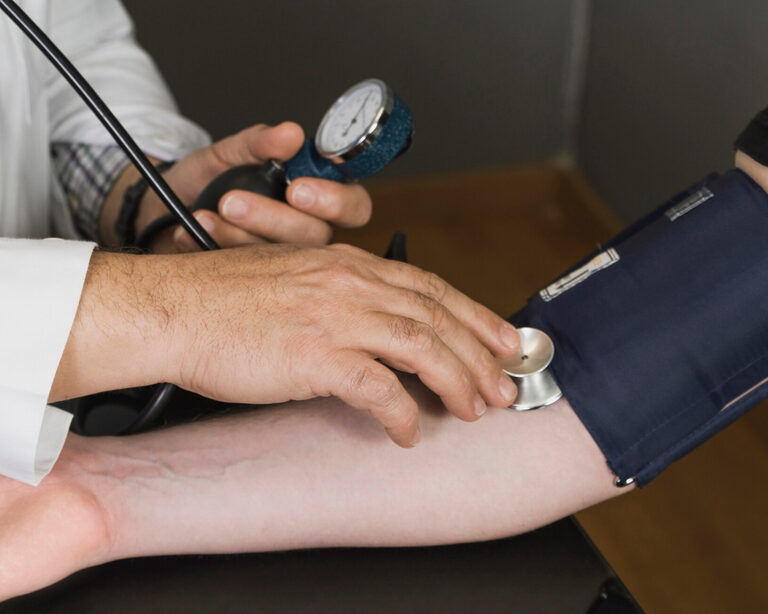
Насколько опасна гипертония
Почему профилактика — ключ к здоровью?
АГ часто протекает бессимптомно, что делает ее «тихим убийцей». Пациенты могут долго не подозревать о наличии заболевания, пока не развиваются серьезные осложнения. Статистика показывает, что около 40% людей старше 65 лет и до 90% старше 85 страдают от повышенного давления, причем значительная часть из них не получает адекватного лечения. Эксперты подчеркивают, что гораздо эффективнее и экономичнее
предотвратить развитие гипертонии, чем лечить ее последствия. Профилактика позволяет снизить риск осложнений, улучшить качество жизни и уменьшить нагрузку на систему здравоохранения. По данным ВОЗ, комплекс профилактических мер — от здорового образа жизни до регулярного мониторинга давления — входит в число наиболее экономически выгодных стратегий здравоохранения.
Основные факторы риска и как их минимизировать
Существует несколько ключевых факторов риска, способствующих развитию артериальной гипертонии. Возраст — один из главных, однако немаловажную роль играют наследственность, ожирение, малоподвижный образ жизни, неправильное питание, злоупотребление солью и алкоголем, стресс и курение.
Профилактические рекомендации включают:
- Регулярную физическую активность не менее 150 минут в неделю. Умеренные аэробные упражнения, такие как ходьба, плавание или велоспорт, способствуют снижению артериального давления и укреплению сердечно-сосудистой системы.
- Диету с ограничением соли (не более 5 г в день), насыщенных жиров и сахара, с акцентом на овощи, фрукты и цельнозерновые продукты. Такая диета помогает нормализовать вес и улучшить сосудистую функцию.
- Отказ от курения и умеренное потребление алкоголя.
- Контроль массы тела и профилактика ожирения, особенно в детском и подростковом возрасте, с учетом роста числа детей с избыточным весом, что увеличивает риск гипертонии в будущем.
- Регулярный контроль артериального давления, особенно у людей с факторами риска.
Клиническая значимость биомаркера NT-proBNP
При гипертонии
Повышенная нагрузка на миокард вследствие высокого артериального давления приводит к компенсаторному растяжению и гипертрофии левого желудочка. В этом контексте уровень NT-proBNP становится ключевым индикатором ранних изменений в работе сердца и риска прогрессирования сердечной недостаточности.
Измерение уровня NT-proBNP в крови позволяет:
- Диагностировать скрытую сердечную недостаточность даже на доклинических стадиях, когда симптомы выражены слабо или отсутствуют, что особенно важно у пациентов с АГ, у которых гипертрофия миокарда может оставаться незамеченной при стандартных обследованиях.
- Оценить степень перегрузки и повреждения миокарда — повышение уровня NT-proBNP напрямую коррелирует с тяжестью сердечной недостаточности и гипертрофии левого желудочка, что позволяет более объективно судить о состоянии пациента и необходимости интенсивной терапии.
- Провести дифференциальную диагностику одышки, которая часто встречается у гипертоников. Уровень NT-proBNP помогает отличить кардиальные причины одышки (например, сердечную недостаточность) от легочных заболеваний, что существенно влияет на выбор лечебной тактики.
- Мониторить эффективность лечения. Динамическое снижение уровня NT-proBNP свидетельствует о положительной реакции на терапию, в то время как повышение требует корректировки лечебных мероприятий.
- Оценить риск сердечно-сосудистых событий, включая инфаркт миокарда и фибрилляцию предсердий. Высокий уровень NT-proBNP ассоциируется с увеличением риска неблагоприятных исходов и госпитализаций.
Методика количественного иммунофлуоресцентного анализа обеспечивает высокую точность и чувствительность, позволяя получать достоверные результаты в кратчайшие сроки. Отбор крови осуществляется натощак, что минимизирует влияние внешних факторов. Рекомендуется включать определение NT-proBNP в регулярные обследования пациентов с АГ, особенно у лиц старше 60 лет и при наличии сопутствующих факторов риска. Акцент на раннюю диагностику позволит своевременно скорректировать терапию и снизить бремя сердечно-сосудистых заболеваний в популяции.
Современные методы терапии
Современное лечение гипертонии включает медикаментозные препараты различных классов, такие как ингибиторы АПФ, блокаторы кальциевых каналов, диуретики и другие. Также важны немедикаментозные методы — изменение образа жизни, снижение веса и отказ от вредных привычек. Одним из перспективных направлений является хронотерапия — подбор времени приема лекарств для максимального контроля давления и профилактики осложнений.
Особое внимание уделяется профилактике гипертонических кризов — острых состояний с резким повышением давления, требующих неотложной помощи. Регулярный прием назначенных препаратов и соблюдение рекомендаций врача существенно снижают риск таких осложнений.
Эффективная профилактика гипертонии позволяет снизить заболеваемость и смертность, улучшить качество жизни,
а также уменьшить социальное бремя и затраты на лечение хронических заболеваний. Научные исследования последних лет демонстрируют значительный прогресс в понимании патогенеза гипертонии и разработке новых методов терапии. В частности, изучаются генетические факторы, нейроэндокринные механизмы, влияние метаболического синдрома и ожирения на развитие гипертонии.
В терапии исследуются новые препараты, включая аналоги глюкагоноподобного пептида-1 (ГПП-1), которые помогают контролировать аппетит и метаболизм, что особенно актуально для пациентов с ожирением и гипертонией. Кроме того, растет внимание к персонализированным стратегиям лечения и профилактики, основанным на генетическом профиле и индивидуальных особенностях пациента.












 Кардиология
Кардиология Инфектология
Инфектология Онкология
Онкология Фертильность
Фертильность Нефрология
Нефрология Эндокринология
Эндокринология