Аллергия — это проблема, с которой сталкиваются миллионы людей. В России климат и экология создают условия для развития аллергий, поэтому важно понимать методы диагностики и лечения.
Понимание аллергий
Аллергии классифицируют на несколько типов: лекарственную, сезонный поллиноз и пищевую непереносимость. Существуют и менее очевидные: реакция на пыль или шерсть животных. Каждая имеет особенности и механизмы действия, но их объединяет одно: иммунная система реагирует на вещества, которые не должны быть врагами.
Статистика показывает, что аллергические заболевания становятся все более распространёнными. Согласно данным Всемирной организации здравоохранения, аллергией страдают около 40% населения планеты, и каждый третий пациент аллергологических клиник сталкивается с полисенсибилизацией, когда организм реагирует на несколько аллергенов одновременно.
Аллерген — это крошечная частица, такая как пыльца или белок, которая взаимодействует с антителами IgE, вызывая цепную реакцию: высвобождаются гистамины, ткани воспаляются, и человек начинает чихать, задыхаться или покрываться сыпью.
В Поволжье сезонные вспышки связаны с цветением амброзии, в Сибири — с тополиным пухом, а в Москве — с сочетанием пыльцы и выхлопных газов. Понимание этих различий важно для диагностики.
Методы диагностики и лечения
Традиционные методы диагностики аллергий включают кожные пробы и анализы крови. Врач наносит пару капель аллергена на предплечье и делает лёгкий укол, после чего наблюдает за реакцией кожи. Кожные пробы показывают реакцию на конкретные аллергены и имеют ограничения.
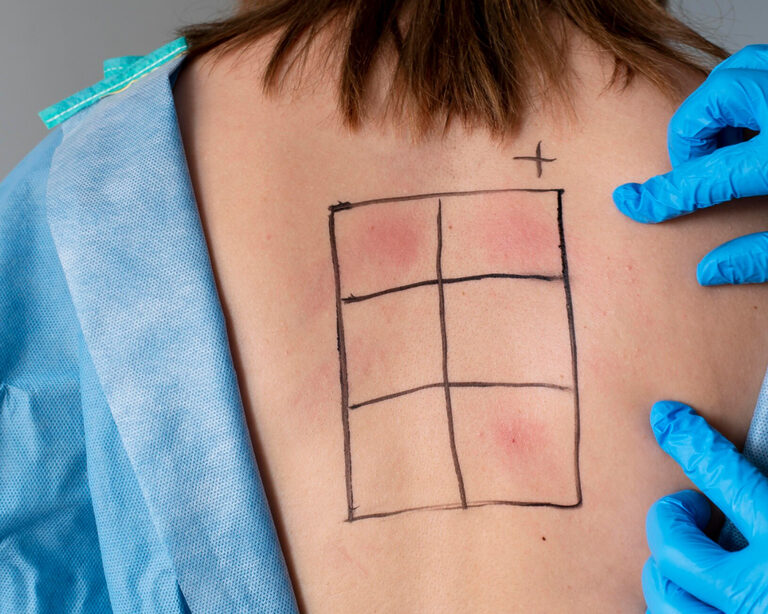
К противопоказаниям относятся острые и хронические заболевания, гормональная терапия, беременность и период лактации. Результаты могут быть ложноположительными, и их невозможно применять при тяжёлых дерматитах, что затрудняет точную диагностику. Анализы крови на IgE более точные: измеряют уровень антител, указывая, что вызывает бурю в организме, но требуют больше времени для получения результатов.
Классические методы лечения аллергий, такие как антигистамины и иммунотерапия, остаются основными. Антигистаминные препараты — надёжные союзники, которые помогают устранить зуд и слёзы. Иммунотерапия вводит аллерген понемногу, приучая организм к нему. Эти методы работают, но наука идёт дальше.
Персонализированная медицина и биологические препараты начинают занимать важное место в лечении аллергий. Персонализированная медицина подразумевает индивидуальный подход к каждому пациенту, учитывающий генетические и молекулярные особенности. Например, если виноват белок арахиса Ara h 2, терапия строится вокруг него, а не вокруг общих антигистаминов. Учёные из США создали наночастицу, содержащую мРНК, кодирующую эпитоп аллергена арахиса Ara h2. Исследования на мышах показали, что эта наночастица не только лечила аллергию на арахис, но и предотвращала её развитие.
С развитием технологий появляются новые методы диагностики аллергий, которые улучшают точность и скорость выявления заболеваний. Одним из таких методов является молекулярная диагностика, которая анализирует генетические и молекулярные маркеры аллергий. Знание молекулярного профиля помогает прогнозировать тяжесть реакций и подбирать персонализированную терапию. В некоторых клиниках применяются тесты, определяющие наличие специфических генов, связанных с предрасположенностью к аллергиям, что может помочь в ранней диагностике и профилактике. Однако генетические тесты не дают однозначного ответа на вопрос о том, есть ли у человека аллергия, какая и на что. Генетическая предрасположенность не означает, что заболевание проявится.
Серологические тесты (ELISA, RAST) стали основой для пациентов с противопоказаниями к кожным пробам. Анализ крови на специфические IgE выявляет аллергены, даже если пациент принимал антигистаминные препараты. Однако высокие титры не всегда коррелируют с клиническими симптомами. Генетические исследования — следующий этап. Анализ полиморфизмов генов, ответственных за иммунный ответ (например, IL-4, TLR4), прогнозирует риск развития аллергии у детей.

Биологические препараты, такие как моноклональные антитела, направлены на специфические молекулы, участвующие в аллергических реакциях. Эти препараты могут улучшить качество жизни пациентов и снизить риск серьёзных осложнений. Моноклональные антитела создаются методами генной инженерии и используются для терапии аллергических заболеваний, включая астму, хроническую крапивницу, атопический дерматит, аллергический ринит и наследственный ангионевротический отёк (Квинке). В клинических испытаниях показано, что применение биологических препаратов у пациентов с тяжёлыми формами астмы, вызванной аллергией, приводит к снижению частоты обострений и улучшению контроля над заболеванием.
Сублингвальная иммунотерапия становится альтернативой инъекционным методам. Пациенты ежедневно принимают капли с аллергеном, постепенно снижая реакцию иммунной системы. Эффективность подтверждена для пыльцы и клещей. Метод позволяет избежать повторных визитов к врачу и болезненных инъекций. Курс лечения начинается за несколько месяцев до цветения и продолжается от трёх до пяти лет. Ученые Санкт-Петербургского государственного университета разработали сенсор, который измеряет концентрацию гистамина в организме человека по анализу слюны. С помощью устройства можно за несколько минут определить, есть ли у человека аллергия. Врачи используют комбинированные подходы, сочетая кожные пробы с серологическими тестами для минимизации ошибок.
Использование искусственного интеллекта в диагностике аллергий становится актуальным. В клиниках внедряют системы телемедицины, где пациенты делятся дневниками симптомов через мобильные приложения. Алгоритмы машинного обучения анализируют большие объёмы данных и выявляют закономерности, которые неочевидны для человека. Необходимо внедрять новые технологии, чтобы обеспечить доступность и качество медицинских услуг для всех пациентов.










 Кардиология
Кардиология Инфектология
Инфектология Онкология
Онкология Фертильность
Фертильность Нефрология
Нефрология Эндокринология
Эндокринология