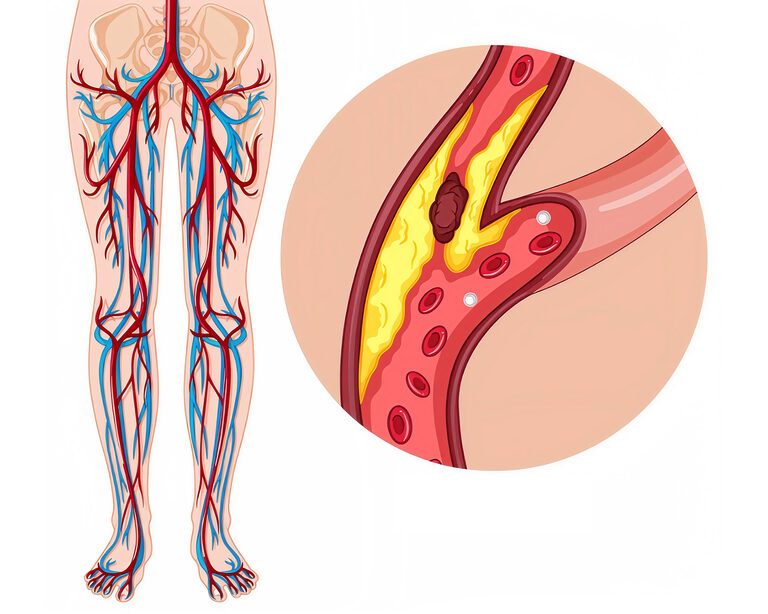
В основе большинства сердечно-сосудистых заболеваний лежит атеросклероз — хронический процесс формирования холестериновых отложений в стенках артерий. Долгое время в медицинском сообществе доминировала парадигма о необратимости данных изменений; терапевтические усилия были направлены преимущественно на стабилизацию бляшек и замедление прогрессирования патологии. Последние достижения кардиологии и фармакотерапии опровергают этот консервативный взгляд, предлагая новые, более эффективные стратегии управления рисками.
Эволюция взглядов на атеросклероз
От стабилизации к регрессу
Клиническая практика была сфокусирована на вторичной профилактике: предотвращении острых сосудистых событий, таких как инфаркт миокарда или ишемический инсульт. Атеросклероз действительно считался необратимым процессом. Однако, накопленные за последнее десятилетие научные данные и результаты клинических испытаний кардинально изменили эту точку зрения. Современная медицина теперь ставит перед собой амбициозную цель — не просто стабилизировать, но и добиться уменьшения объема атеросклеротических бляшек.
Это стало возможно благодаря углубленному пониманию патофизиологии заболевания и, что особенно важно, появлению высокоэффективных гиполипидемических препаратов. Регресс бляшки больше не является теоретической концепцией; это достижимый клинический результат при условии применения комплексного и агрессивного подхода к снижению уровня липопротеинов низкой плотности (ЛПНП), так называемого “плохого” холестерина.
Целевые показатели липидного обмен
Новые стандарты лечения
Ключевым моментом в стратегии регресса является пересмотр целевых значений ЛПНП. Если для относительно здоровых людей без выраженных кардиологических рисков допустимым может считаться уровень ниже 3.0 ммоль/л, то для пациентов из групп высокого риска стандарты стали значительно строже.
Для иллюстрации можно привести клинический случай: пациентка 55 лет, перенесшая ишемический инсульт, имела уровень ЛПНП, превышающий 7.0 ммоль/л. Согласно современным российским и международным клиническим рекомендациям, целевой показатель для данного контингента больных составляет не более 1.4 ммоль/л. Исходный уровень холестерина у женщины был более чем в пять раз выше установленного порога безопасности. Столь значительное превышение создавало чрезвычайно высокий риск повторного сосудистого катастрофы. Достижение изких целевых уровней часто невозможно с помощью модификации образа жизни и стандартной терапии статинами. Это требует применения комбинированной терапии, включающей инновационные фармакологические разработки.
Современный фармакологический арсенал
Ингибиторы PCSK9
На протяжении многих лет статины оставались краеугольным камнем медикаментозной липидоснижающей терапии. Их эффективность и безопасность доказаны многочисленными исследованиями. Однако у части пациентов наблюдается статинорезистентность, либо терапия максимально переносимыми дозами не позволяет достичь целевых значений ЛПНП. Прорывом в данной области стало появление моноклональных антител — ингибиторов PCSK9 (пропротеиновой конвертазы субтилизин-кексинового типа 9). Эти препараты, вводимые подкожно с периодичностью раз в две или четыре недели, обладают мощным механизмом действия. Они блокируют белок PCSK9, который в норме способствует деградации рецепторов к ЛПНП на поверхности клеток печени. Ингибируя этот белок, новые препараты увеличивают количество активных рецепторов, что значительно усиливает способность печени захватывать и утилизировать “плохой” холестерин из кровотока.
В случае с вышеупомянутой пациенткой, добавление ингибитора PCSK9 к терапии статинами привело к резкому снижению уровня холестерина. Последующее инструментальное обследование подтвердило не только биохимическую эффективность лечения, но и его клинический результат: ранее выявленные холестериновые бляшки значительно уменьшились в размерах.
Комплексный подход
Интеграция терапии и образа жизни
Важно подчеркнуть, что фармакотерапия не отменяет фундаментальных принципов профилактики. Высокотехнологичные препараты показывают максимальную эффективность в рамках комплексного подхода. Этот подход включает:
- Коррекцию диеты. Сокращение потребления насыщенных жиров и трансжиров, увеличение доли клетчатки, полиненасыщенных жирных кислот (омега-3), овощей и фруктов.
- Регулярную физическую активность. Аэробные нагрузки не менее 150 минут в неделю.
- Контроль веса. Нормализация индекса массы тела является критически важным фактором снижения кардиометаболических рисков.
- Отказ от курения. Табакокурение является одним из наиболее мощных факторов, повреждающих эндотелий сосудов и ускоряющих прогрессирование атеросклероза.
Современная кардиология вступила в новую эру, когда атеросклероз перестал быть приговором к неизбежному прогрессированию. Достижения в области фармакологии предоставили врачам инструменты для активного воздействия на само заболевание, а не только на его симптомы. Стратегия агрессивного снижения уровня ЛПНП с применением комбинированной терапии, включающей статины и ингибиторы PCSK9, доказала свою способность не просто стабилизировать, но и уменьшать объем холестериновых бляшек, что является надежной защитой от острых сосудистых катастроф.















 Кардиология
Кардиология Инфектология
Инфектология Онкология
Онкология Фертильность
Фертильность Нефрология
Нефрология Эндокринология
Эндокринология